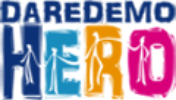生まれた国や家庭によって、夢に挑戦する資格そのものが与えられない子どもたちがいます。
医師になりたい。その願いは、能力や努力の問題ではありません。環境と機会の欠如が、夢への道を閉ざしているのです。私たちが向き合っているのは、国の違いではなく、世界が抱える構造的な課題です。どこに生まれても、どんな家庭に生まれても、夢を持ち、努力し、挑戦できるチャンスがある社会へ。
それが、DAREDEMO HEROの挑戦です。
目次
医師になる道は、どの国でも「長く、険しい」
医師になるまでに長い年月と努力が必要なのは、世界共通です。
- 日本:6年の医学教育
- ドイツ:中国:6年前後
- アメリカ:11〜14年
- イギリス:最大16年
フィリピンも例外ではありません。フィリピンでは、
- プレメディカル(学士課程): 理系・医療系の学部で学士号を取得します(通常4年間、場合によっては5~6年)。フィリピンの医学部は大学卒業資格が入学要件のため、まず大学教育を修了する必要があります。
- 医学部(メディカルスクール): フィリピンの医学部は4年間の課程です。前半2年間で基礎医学を学び、後半2年間で臨床実習を行います。医学部在学中は莫大な勉強量と実習に追われる厳しい日々が続きます。
- 卒業後インターンシップ: 医学部卒業後、1年間の研修医(インターン)期間があります。インターンは実際に患者ケアを行いますが、まだ免許がないため監督下での診療となります。このインターン修了後に初めて医師国家試験の受験資格を得ます。
- 医師国家試験: インターン修了後、数か月~半年ほど国家試験のための集中勉強期間を経て、フィリピン医師国家試験(Physician Licensure Exam, PLE)を受験します。合格すると晴れて「一般開業医」として医師免許を取得できます。
と、医師として自立するまでに最短でも13年、専門医では18年以上かかります。重要なのは、フィリピンが特別に時間がかかる国ではないということです。問題は「年数」ではありません。
医師になるために、実際いくら必要なのか
フィリピンで医師になる道は、時間的に長いだけではありません。経済的なハードルも非常に高いのが現実です。医学教育にかかる費用は、公立大学か私立大学かによって大きく異なります。
公立大学の場合
フィリピンを代表する国立大学であるフィリピン大学(UP)医学部では、学生の家庭所得に応じて授業料が調整される制度があります。最高所得層であっても、授業料は年間およそ10万ペソ(約24万円)程度に抑えられ、低所得世帯の学生には授業料免除や奨学金制度も用意されています。
近年は「Doktor Para sa Bayan法」により、州立医学部の授業料無償化も進められています。
そのため、学費だけを見れば、公立医学部は比較的負担が軽いと言えます。しかし、問題はそれだけではありません。
私立大学の場合
一方、私立医学部では学費が一気に跳ね上がります。マニラ首都圏の有名私立医学部では、年間の授業料が約30万ペソ(約70万円)前後に達するのが一般的です。4年間の医学部課程だけで、学費総額は約120万ペソ(約290万円)になります。これは、一般的なフィリピン家庭にとって、現実的に自己負担できる金額ではありません。
合計すると、どれほどの負担になるのか
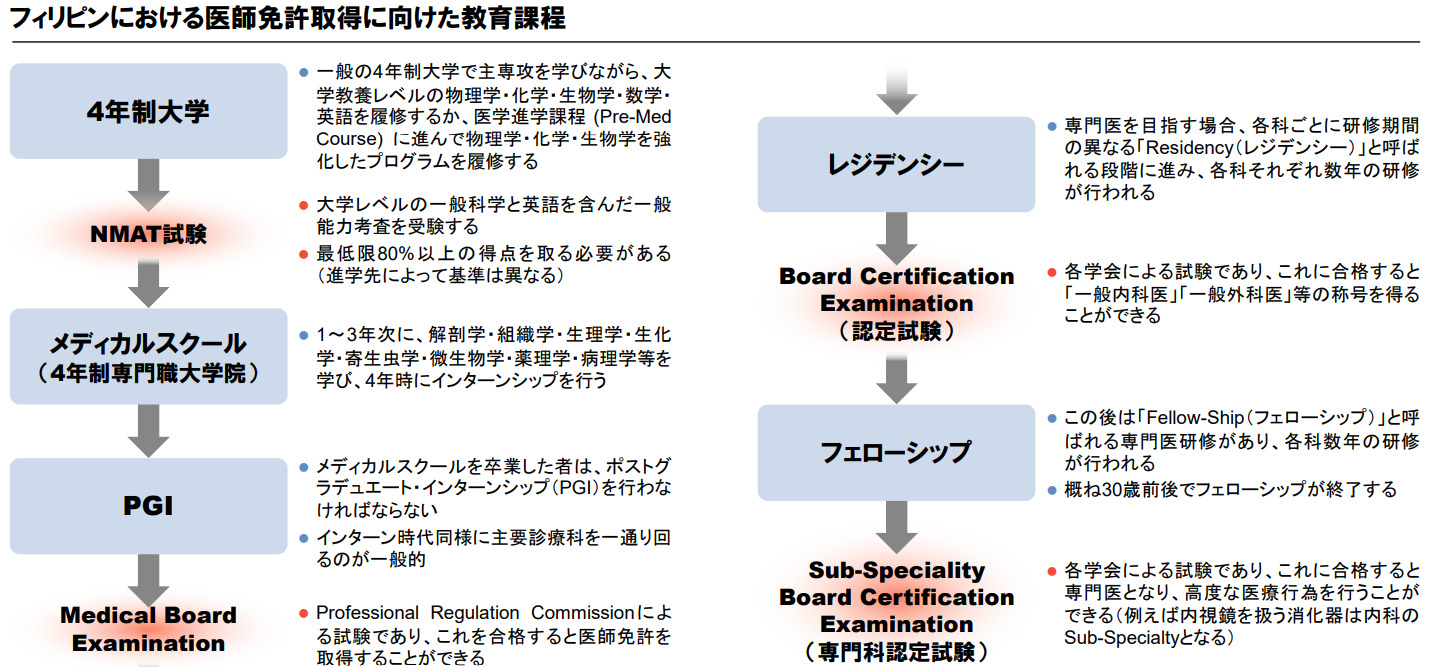
例えば、私立医学部で4年間学ぶ場合、医学部の学費は4年間合計で約120万ペソ、生活費は約80万ペソ、さらに実習費や教材費、各種諸経費として約12万〜20万ペソが必要になります。これらを合計すると、医学部4年間だけで約210万〜220万ペソ(約500万円前後)がかかるケースもあります。
一方、フィリピンの一般的な労働者が4年間に得る収入は、合計で約60万ペソ(約140万円)程度とされています。つまり、4年間働いて得た収入をすべて充てたとしても、医学部4年間に必要な費用には到底届かないのが現実です。
公立医学部であっても、学費は抑えられるものの、生活費や教科書代、実習費などは避けられず、経済的負担がゼロになることはありません。経済的な支援なしに、貧困層の若者が医学教育を最後まで受けきることは、極めて困難だと言えます。
奨学金があっても、十分とは言えない現状
フィリピン政府や保健省による医学奨学金制度では、授業料支援に加え、1学期あたり約28,000ペソ程度の生活関連手当が支給されています。しかし、これは都市部での実際の生活費を考えると最低限の補助に過ぎず、多くの学生は追加の自己負担を強いられています。
このように、経済的支援なしに、貧困層の若者が医学教育を最後まで受けきることは極めて困難です。
だからこそ、「医学部に入れるかどうか」ではなく、「途中で諦めずに学び続けられるかどうか」が最大の壁になります。この現実を踏まえたとき、長期的・継続的な支援の必要性が、よりはっきりと見えてきます。
医療を受けられるかどうかが「所得」で決まる現実
この構造的な課題は、医師を目指す側だけの問題ではありません。医療を受ける側の人々の生死にも、直接的な影響を与えています。
世界銀行やWHOなどの最新データによれば、フィリピンでは医療機関の約6割が民間医療機関である一方、それらを継続的に利用できるのは、人口のおよそ30%にとどまると推計されています。高度な医療設備や専門医の多くは民間医療に集中しており、実質的に、一定以上の所得を持つ人々だけがアクセスできる医療となっています。
一方で、公的医療機関は慢性的な人材・設備不足に直面しています。フィリピン全体の医師数は人口10,000人あたり約4人前後とされ、WHOが示す目安(10人以上)を大きく下回っています。特に地方や農村部では、1人の医師が数万人の住民を担当する地域も存在します。
このような環境の中で、医療費の多くを自己負担に頼らざるを得ないフィリピンでは、貧困層の人々が
- 病院に行くかどうかを「症状」ではなく「支払えるかどうか」で判断し
- 受診を先延ばしにし
- 最終的に「行かない」「行けない」という選択を迫られる
所得と地域によって分断される、子どもと母親の命
医療の格差が最も顕著に表れているのが子どもたちの現状です。たとえば、5歳未満児死亡率は出生1,000人あたり約26〜27人と推計されており、日本の約2〜3人と比べると、大きな差があります。
妊産婦死亡率も同様です。最新推計では、フィリピンでは出産10万人あたり約80人台の母親が命を落としており、これはWHOが掲げるSDGs目標(70未満)を上回り、東南アジア地域平均よりも高い水準にあります。
この背景には、安全な出産医療へのアクセス格差があります。調査によると、最も貧しい世帯では、出産時に医師や助産師など資格を持つ医療従事者の介助を受けられる割合は約42%にとどまります。一方、最も裕福な世帯ではその割合は96%に達しています。同じ国に生まれても、どの家庭に生まれたかによって、出産時の安全性が大きく左右されているのです。
地域差も顕著です。農村部では、妊娠中に十分な産前検診を受けられない女性が多く、出産後2日以内に新生児ケアを受けられる割合も都市部より低い傾向にあります。その結果、農村部の乳児死亡率は都市部の約2倍に近いという報告もあります。
さらに問題を深刻にしているのが、医療施設そのものの不足です。フィリピンの病床数は、全国平均で人口1,000人あたり約1床程度とされ、地方では0.5床未満の地域も少なくありません。中には、2万人に1床しかない州も報告されています。
つまり、地方の公立病院は常に満床状態で、重症であっても入院できない、あるいは遠方の病院へ行かざるを得ないケースが日常的に起きています。このようにフィリピンでは、「貧しい家庭・地域ほど、医師や病院にアクセスできず、その結果として健康指標が悪化する」という負のスパイラルが存在しています。
医療格差の解消には、医療施設の整備だけでなく、地域に根ざして働く医師や医療人材の育成が不可欠です。
医師不足と「頭脳流出」が生み出す、もう一つの医療格差
フィリピンの医療課題を語る上で、医師の絶対数不足と都市部への偏在、そして海外流出(ブレインドレイン)は避けて通れません。
人口が1億人を超えるフィリピンでは、医師の数そのものが慢性的に不足しており、特に地方や農村部ではその影響が深刻です。最新の推計によると、フィリピンの医師数は人口10,000人あたり約4人にとどまっています。
これはWHOが示す目安である10人/10,000人の半分以下であり、東南アジア諸国の中でも低い水準です。
国内17の地域のうち、このWHO基準を満たしているのは、首都圏などわずか2地域のみとされています。残る15地域では基準未達で、農村部や離島では、医師1人が数万人の住民を診る状況も珍しくありません。この医師不足は、前述した病院ベッド数や医療施設の不足と重なり、地方医療をさらに脆弱なものにしています。
都市に集中し、地方に残らない医師たち
医師の多くは、収入やキャリア形成の観点から、都市部の大病院や私立クリニックに集中する傾向があります。マニラ首都圏やセブ市には専門医が集まる一方で、山間部や離島の自治体では、常勤医が一人もいない診療所が存在します。
政府はこの問題に対応するため、「Doctors to the Barrios(辺境地域への医師派遣制度)」などを実施していますが、任期終了後に都市部へ戻る医師も多く、都市と地方の偏在は構造的に解消されていません。
なぜ優秀な医師ほど、国を離れてしまうのか
この状況に拍車をかけているのが、医療人材の海外流出(ブレインドレイン)です。フィリピンでは、長い年月をかけて医師や専門医になっても、国内で得られる報酬や労働環境は厳しいままです。
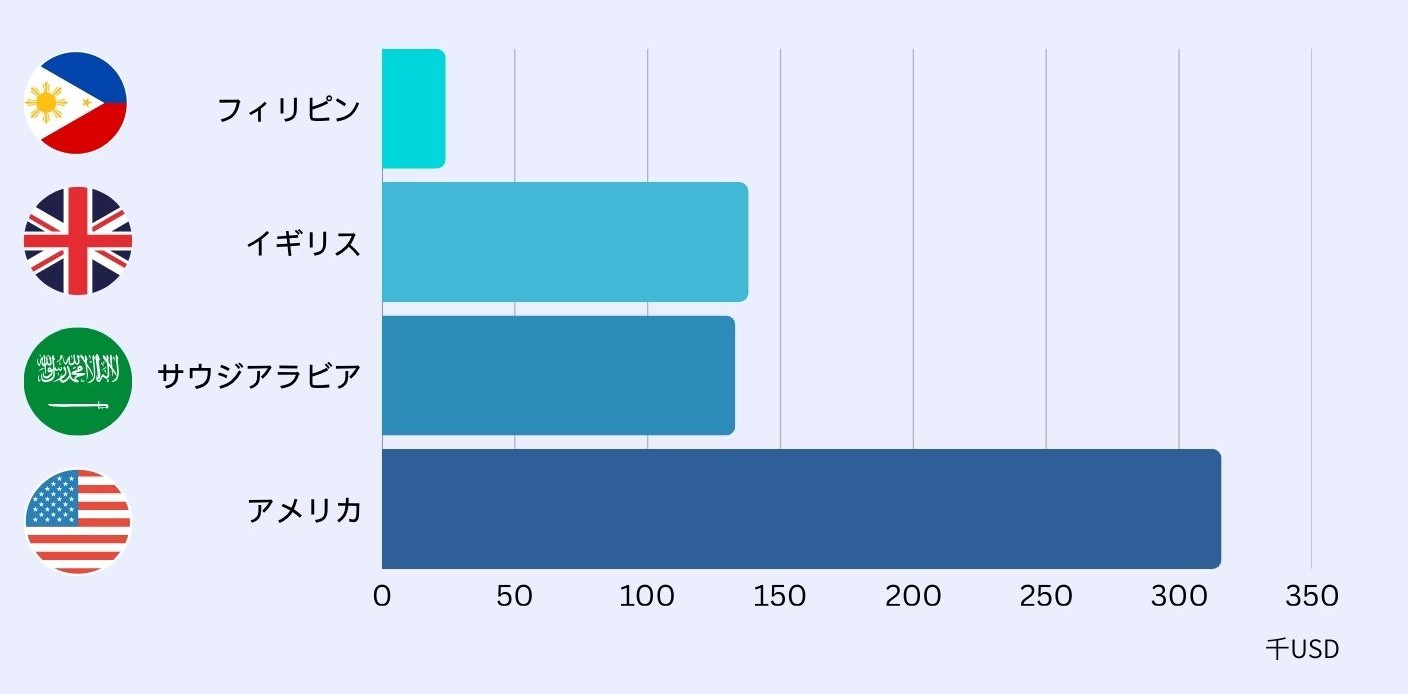
推計では、フィリピン国内の医師の平均年収は約2万〜2万5,000米ドル(約300万円前後)とされています。これに対し、
- アメリカ:約31万6,000ドル
- イギリス:約13万8,000ドル
- サウジアラビア:約13万3,000ドル
と、主要な受け入れ国との間には桁違いの収入差があります。このため、高度な専門性を身につけた医師ほど、「国内で働き続ける合理的な理由」を見出せなくなり、海外での就労を選択します。
これは、志の問題ではありません。努力が国内で報われにくい構造の結果です。
医師を増やすだけでは、問題は解決しない
フィリピン政府は、医学部の新設や定員拡大、卒業後の公的医療機関勤務を条件とした奨学金制度など、さまざまな対策を進めています。しかし、医師の数を増やすだけでは、
- 都市部への集中
- 地方での定着の難しさ
- 優秀な人材の海外流出
という問題は解決しません。医師自身が、十分な収入を得られず、過重労働に苦しむ状況が続けば、より良い環境を求めるのは自然なことです。専門家も、医師の定着には、給与や労働環境の改善、長期的なキャリアパスの整備が不可欠だと指摘しています。
なぜ、継続的な支援が必要なのか
ここまでお伝えした通り、フィリピンの医療課題は、「一人の医師が足りない」「一つの病院が足りない」といった単純な問題ではありません。医師になるまでに十数年を要し、医学部4年間だけでも200万ペソを超える費用がかかる。一方で、医療を必要とする人々は、所得や居住地によって、病院に行くことすら選べない現実に置かれています。
この構造の中で、貧困層出身の子どもが医師になることは、極めて例外的な出来事です。
だからこそ私たちは、「医師を増やすための支援」ではなく、「医療格差を生み続ける構造そのものを変えるための投資」が必要だと考えています。
「一人の成功」ではなく、「医療を循環させる人材」を育てること
DAREDEMO HEROでは、今年、初めての看護師が誕生しました。彼女は現在も学びを止めることなく、将来、医師になることを目指しています。そして同じように、
「自分が受けられなかった医療を、次の誰かに届けたい」
「医療を受けられずに命を落とす人を減らしたい」
そうした強い志を持ち、学び続けている優秀な子どもたちが、すでに育ち始めています。私たちが支えているのは、単なる子どもたちの夢ではありません。医療格差を生み続ける構造そのものを変えるための人材です。


「確実に、意味ある形で」未来につなぐために
医療分野への支援は、志だけでは続きません。長期的な視点、個々の状況に応じた柔軟な支援、学業・生活・心理面を含めた伴走がなければ、どれほど貴重なご支援であっても、途中で途切れてしまいます。
DAREDEMO HEROは、奨学金の支給だけでなく、徹底したリーダーシップトレーニング、長期的なキャリアプランの伴走、心身の健康を保つための包括的な支援を継続しています。だからこそ、皆さまからお預かりする支援金を、
一時的な援助ではなく、医療格差を変えるための「確かな投資」として運用することができます。
この支援は、「かわいそうな子どもを助ける」ものではありません。それぞれが培ってきた知識や経験、そして社会に対する問題意識を、次の世代へ、未来へと還元していく選択です。
月10万円、年間100万円の継続的な支援は、一人の子どもの人生を変えるだけではありません。その子が医療に携わる立場になったとき、その先にいる何百人、何千人という人々の命と健康に、確かに届いていきます。
理不尽な医療構造を、「仕方がないもの」として次の世代に残さないために。
生まれた場所や家庭によって、受けられる医療や描ける未来が決まってしまう世界を、少しずつでも変えていくために。
未来の医師を、未来の医療を、そして、より公正な社会の仕組みそのものを、共につくっていただけませんか。